جراحي ارتوگناتيک
مقدمه
جراحي ارتوگناتيک، تلاشي منحصر به فرد در جراحي صورت است. اين عمل مي تواند ظاهر و عملکرد اکلوزال (الگوي روي هم قرارگيري دندان ها) بيمار را به طور قابل توجهي بهبود بخشد و در سلامت و اعتماد به نفس او تاثير مثبت بگذارد. نتايج موفقيتآميز در جراحي ارتوگناتيک مدرن،مستلزم همکاري تنگاتنگ جراح و ارتودنتيست در تمام مراحل درمان است؛ از برنامهريزي هاي قبل از عمل گرفته تا نهايي کردن آکلوژن (جفت شدگي دندانها). برنامه کامپيوتر مجازي، مي تواند تجزيه و تحليل دقيقتري از ناهنجاري هايفک و دندان و برنامهريزي قبل از عمل ارائه دهد.همچنين کمکي ارزشمند در ارائه آموزش جامع به بيمار است. در اين مقاله، نويسنده اصول کلي جراحي را که زيربناي جراحي ارتوگناتيک است، شرح مي دهد وبه مواردي چون توالي درمان، تجزيه و تحليل قبل از عمل هاي ناهنجاري فک و دندان، برنامه ريزي طرح درمان و همچنين عوارض و پيامدهاي احتمالي مي پردازد. در اين مقاله به بررسي ابعاد مختلف جراحي ارتوگناتيک مي پردازيم.
جراحي زيبايي فک
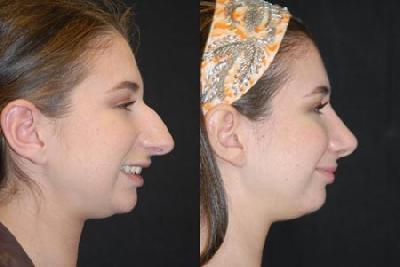
جراحي ارتوگناتيک براي تغيير موقعيت فک بالا (ماگزيلا)، فک پايين (منديبل) يا چانه، درمان اصلي براي بيماران بعد از سنين رشد است و همچنين براي افرادي که ناهنجاري هاي فکي دنداني در آنها بسيار شديد تر از آن است که با درمان ارتودنسي يا جراحي بهبود يابد.
درمان جراحي ارتوگناتيک امروزي براي ناهنجاري هاي دنداني، شامل روشهاي استاندارد جراحي براي اصلاح بدشکلي فک و همچنين روشهاي کمکي براي بهبود حد فاصل بافت سخت و نرم است. اين روشهاي کمکي، شامل ژنيوپلاستي استخواني در مقابل ژنيوپلاستي آلوپلاستيک، سپتورينوپلاستي و ساکشن ليپکتومي گردن است.
يک رويکرد مشترک بين متخصص ارتودنسي و جراح فک و صورت براي طراحي و اجراي موفقيت آميز يک برنامه درماني جامع با نتايج قابل پيش بيني، ضروري است.
جراحي ارتوگناتيک ممکن است براي درمان ناهنجاري هاي فک شامل بيمه نباشد و جزو عمل هاي زيبايي محسوب شود.
اغلب اوقات، اثبات ضرورت پزشکي براي اين منظور دشوار است. براي برخي بيماران نيز، هزينه درمان ترکيبي ارتودنسي و جراحي فک گران است.
متخصصان درمان بايد هنگام طراحي و توصيه يک برنامه درماني خاص، نسبت به اين موضوع آگاه باشند.
به طور معمول، اکثر بيماران بر اساس توصيه ارتودنتيست معالج، درخواست ارزيابي براي جراحي دارند.
آمادگي رواني بيمار، تغذيه مناسب قبل و بعد از عمل، حفظ خونرساني به دندان متحرک و بخش هاي فک، محافظت از استخوان و ساختارهاي عصبي عروقي و دندان، مديريت جراحات بعد از عمل، ثابت کردن تکه هاي استخوان، کنترل مناسب آکلوژن (جفت شدگي دندان) و توانبخشي به عملکرد کامل فک، همگي از اصول کليدي مراقبت هاي جراحي فک به شمار مي آيند.
براي اطلاع از جراحي هاي فک و صورت اينجا کليک کنيد.
روند و توالي درمان
هنگامي که ناهنجاري دنداني در يک بيمار (کودک يا بزرگسال) تشخيص داده شود که نياز به اصلاح جراحي دارد، يک ارزيابي جامع و کامل توسط جراح فک و ارتودنتيستلازم و ضروري است.
جراح فک و صورت بيمار را معاينه مي کند، تمام سوابق پزشکياو را بررسي کرده و گزينه هاي درماني موجود را با بيمار و خانواده او در ميان مي گذارد.
جراح ابتدا دو موضوع اصلي را براي بيمار روشن مي کند. يکي اصلاح عملکردي فک و ديگري برطرف کردن معايب زيبايي شناسي که آن هم از اهميت زيادي برخوردار است.
متخصص ارتودنسي به مدارک کافي از جمله راديوگرافي لترال و پانورکس، راديوگراف آکلوژال و صورت و تصاوير و مدل هاي دنداني و برداشت هاي نيش مرکزي ، نياز دارد.
سپس جراح فک و ارتودنتيست به طور مشترک اطلاعات موجود را در قالب يک برنامه درماني بررسي و سازماندهي کرده و به بيمار ارائه مي دهند.
هدف اصلي ارتودنسي، تراز کردن دندان ها بر روي استخوان پايه قبل از جراحي فک است.
فرآيند جراحي زيبايي فک، در واقع شامل جراحي ماگزيلاري و منديبل يا هردو مورد است. براي بهبود جريان هوا ممکن است نياز به جراحي همزمان داخل بيني با سپتوپلاسمي باشد. همچنين در برخي بيماران براي بهبود ظاهر وضعيت فک به لحاظ زيبايي ممکن است به جنيوپلاستي (جراحي چانه) و ليپوساکشن گردن نياز باشد.
درمان ارتوگناتيک، معمولا 4 تا 6 هفته پس از جراحي آغاز مي شود.زماني که جزئيات نهايي آکلوژن توسط جراح تکميل گردد، فاز مراقبت هاي پس از جراحي ارتودنسي آغاز خواهد شد.
آمادگي رواني بيمار
لازم است که حتما عوامل روانشناختي، توسط جراح معالج و ارتودنتيست به دقت مورد بررسي قرار گيرد. تيم درماني بايد هدف و انگيزه اساسي بيمار را از انجام عمل اصلاح ناهنجاري فکي اسکلتي بداند تا بتواند تأثير رواني و اجتماعي اين شرايط و پاسخ بيمار را به روند عمل پيشبيني کند؛ چرا که مطابقت انتظارات بيمار با طرح درماني پيشنهادي از نکات کليدي به شمار مي آيد.
همچنين بسيار مهم است که به بيمار در مورد عواقب جراحي، عوارض شايع آن، دوره بهبودي و دوره توانبخشي مشاوره لازم و کافي داده شود.
بيمار بايد نسبت به تغييرات ناگهاني در سبک زندگي خود که قرار است در 4 تا 6 هفته اول پس از عمل رخ دهد، به خوبي آگاه باشد.
اکثر بيماران در اوايل دوره پس از عمل، از يک سري تغييرات خلقي حاد (افسردگي) رنج مي برند. اين اختلال در بسياري از بيماران معمولا به صورت کوتاه مدت است و پس از چند روز از بين خواهد رفت.
لازم است که درباره اين تغييرات خلق و خو به بيماران هشدار داده شود.بعضي از بيماران که افسردگي پس از عمل در آنها بيشتر طول مي کشد و نمي توانند با ظاهر جديد صورت خود سازگار شوند، ممکن است نياز به کمک حرفه اي داشته باشند و بايد آنان را به يک روانشناس و مشاور متخصص ارجاع داد.
آمادگي رواني بيمار براي اين عمل بسيار مهم است که شامل ارتباط موثر بين ارتودنتيست، جراح و بيمار است که اين ارتباط بايد ادامه دار باشد.
همچنين آموزش کامل به بيمار کمک مي کند تا از تغييرات عمده در عملکرد فک و زيبايي صورت خود آگاهي کافي داشته باشد؛تغييراتي که توسط جراحي ارتوگناتيک ايجاد مي شود و جراح مي تواند آنها را پيشبيني و بيمار را مجهز کند.
در اکثر موارد مي توان انتظار داشت کهبيمار طي 10 تا 14 روز پس از عمل بتواند فعاليت هاي سابق را از سر بگيرد و به مدرسه يا محل کار بازگردد. اگرچه ميزان اِدِما يا التهاب و ورم در ظاهر جديد و صورت بعد از عمل،مي تواند براي بسياري از بيماران آزاردهنده باشد، اما اين التهام و تورم معمولاً طي 3 هفته پس از جراحي از بين خواهد رفت.
با تثبيت داخلي سفت و سخت (RIF)، عملکرد اوليه فک باعث کاهش تورم باقي مانده در 6 تا 8 هفته پس از عمل خواهد شد.
براي اطلاع از جراحي هاي ايمپلنت اينجا کليک کنيد.
کنترل وضعيت بيمار در طول عمل: حفظ ذخيره خون
مواردي که جراح بايد در طول عمل به آن توجه کافي داشته باشد شامل حفظ خونرساني به تکه هاي استخواني جابه جا شده و همچنين مراقبت از دندان، استخوان و ساختارهاي عصبي-عروقي است.
محافظت از دندان ها، استخوان ها و ساختارهاي عصبي
با روند جراحي منديبل (فک پايين)، محافظت از اعصاب لينگوال، آلوئولار تحتاني و صورت در طول رويکرد جراحي و استئوتومي بسيار مهم است.
دندانهاي بخشهاي اسکلتي استئوتوميشده و متحرکشده در معرض خطر از بين رفتن عروق هستند. دندان هايي که در مجاورت محل هاي استئوتومي قرار دارند،بيشتر در معرض خطر مي باشند.
حفظ فضاي رباط پريودنتال در طول استئوتومي بين دنداني از آنکيلوز دندان بعد از عمل جلوگيري مي کند. ارتودنسي که جهت آماده سازي قبل از جراحي صورت مي گيرد، بايد 3 تا 4 ميلي متر از استخوان را بين ريشه هاي دندان باقي بگذارد؛ جايي که استئوتومي بين دنداني برنامه ريزي شده است.
برشهاي استئوتومي عرضي بايد حداقل 3 تا 5 ميليمتر از نوک ريشه فاصله داشته باشند تا جريان عروقي به پالپ دندان (رگ ها و اعصاب دندان) حفظ شود. براي به حد اقل رساندن خطر ايجاد پاکت پريودنتال بعد از عمل و از دست دادن استخوان همراه آن، بخش هاي آلوئولي بايد به گونه اي قرار گيرند که ارتفاع عمودي يکسان و ثابتي را بين بخش ها حفظ کند.
تغذيه بيمار
دريافت پروتئين و کالري کافي در دوره پس از عمل براي مقابله با کاتابوليسم که به عنوان واکنشي به استرس عمل ايجاد مي شود، حياتي است.
نيازهاي تغذيه اي بيمار همزمان با اختلال موقتي عملکرد فک ها افزايش مي يابد. فيکساسيون طولاني مدت بعد از عمل فک بالا نيزاين مشکل را تشديد مي کند. ميزان لازم کالري و پروتئيني که بايد در طول روز دريافت شود، 2500 تا 3000 کالري و 1 تا 1.5 گرم پروتئين به ازاي هر کيلوگرم وزن بدن بيمار است.
مصرف مکمل همراه با شيک هاي پروتئيني و مايعات کامل مغذي مورد نياز است. وزن بدن معمولاً به عنوان راهنمايي براي دريافت مايعات و تغذيه کافي تلقي مي شود.
به همرا داشتن يک مراقب همراه بيمار که بر ميزان کالري و مايعات دريافتي او نظارت مفيد داشته باشد ضروري است.
عوارض جراحي ارتوگناتيک
جراحي ارتوگناتيک به طور کلي، در صورتي ايمن و مطمئن است که توسط يک جراح مجرب و حرفه اي انجام شود. جراحي که عمل هاي زيادي از اين قبيل انجام مي دهد و همگي موفقيت آميز هستند.
برخي از عوارض و خطرات احتمالي جراحي ارتوگناتيک، در زير به تفصيل بيان شده است.
-
خونريزي
از آنجا که جراحي ارتوگناتيک، يک عمل انتخابي براي رفع ناهنجاري فک و صورت است، تيم جراحي بايد تمامي تلاش خود را براي کنترل خونريزيو پيشگيري از نياز به انتقال خون انجام دهند. نوعي از بيهوشي که فشار خون بيمار را پايين مي آورد، مي تواند از خونريزي زياد جلوگيري کرده و در کلباعث بهبود کيفيت جراحي شود.
به ندرت اتاق مي افتد که براي عمل هاي معمول فک بالا يا پايين نياز به انتقال خون باشد، اما نزديک به 30 درصد از عمل هاي جراحي هر دو فک، نياز به تزريق خون دارند.
بنا به تحقيقات انجام شده، همچنين تقريباً 26 درصد از بيماراني که جراحي فک بالا انجام مي دهند،نياز به تزريق گلوبول قرمز پيدا کردند.
معمولا در استئوتومي فک پايين خونريزي شديد اتفاق نمي افتد. در موارد نادر، براي استئوتومي فک بالا ممکن است اين اتفاق رخ دهد.
-
عفونت
در بيماراني که تحت عمل جراحي ارتوگناتيک قرار مي گيرند، معمولا ايجاد عفونت اتفاقبسيار نادري است. تجويز آنتي بيوتيک هاي حين عمل پروفيلاکتيک، آنتي بيوتيک هاي درون وريدي در مدت بستري بيمار در بيمارستان و همچنين يک دوره آنتي بيوتيک خوراکي در هنگام ترخيص از بيمارستان، در اکثر روش هاي جراحي ارتوگناتيک،امري روتين است. از اين رو عفونتي ايجاد نخوهد شد.
براي اطلاع از جراحي هاي بيني اينجا کليک کنيد.
-
آسيب عصبي
آسيب به عصب اينفرااوربيتال (infraorbital) در طول استئوتومي لفورت (Le Fort I) و يا آسيب به عصب ارگي زيرين (inferior alveolar) حين انجام استئوتومي ساژيتال اسپليت در عمل منديبل غالبا نشان دهنده وضعيت نوروپراکسي (neurapraxia) است.
آسيب به عصب صورت يا زبان در طي جراحي فک پايين نادر است. اعصاب آلوئولي فرواوربيتال يا تحتاني ممکن است کشيده يا دچار کوفتگي شوند، اما به ندرت دچار پارگي شده يا کنده مي شوند.
-
بازگشت اسکلتي و مال اکلوژن بعد از عمل
با ظهور لوازم فيکساسيون از جمله پيچ ها و پليت ها در سراسر محل استئوتومي، بعيد است که بازگشت اسکلتي کنترل نشده رخ دهد. بازسازي اسکلت در محل جراحي ممکن است 6 تا 12 ماه بعد از عمل ادامه يابد.
مال اکلوژن حاد و پيش بيني نشده که در اوايل دوره بعد از جراحي مشاهده مي شود، ممکن است نشان دهنده موقعيت و تثبيت نادرست بخش هاي اسکلتي باشد. ممکن است نياز باشد براي اصلاح اين مورد، دوباره جراحي نياز انجام شود.
در زمان تقسيم ساژيتال فک پايين، قرارگيري دقيق قسمت پروگزيمال فک پايين قبل از استفاده از تثبيت، ضروري است. موقعيت مناسب قسمت پروگزيمال، اگرچه در ايجاد موقعيت صحيح اسکلتي قسمت هاي فک بسيار مهم است؛ اما تا حد زيادي به تجربه، تخصص و احساس جراح فک بستگي دارد.
هنگامي که استئوتومي لفورت انجام مي شود، محتمل ترين علت مال اکلوژن فوري بعد از عمل و اپن بايت زودرس قدامي، نشست نامناسب کنديل هاي فک پايين در حفره گلنوئيد در زمان اعمال فيکساسيون داخلي در سراسر محل استئوتومي فک بالا است.
-
درد يا تحليل رفتن مفصل گيجگاهي فکي
بيماران مبتلا به بدشکلي دندان و صورت و مال اکلوژن نسبت به افراد عادي بيشتر به اختلالات مفصل گيجگاهي فکي (TMJ) مبتلا مي شوند. به طور کلي، بايد به بيماران گفته شود که تأثيرات درمان ارتودنسي يا جراحي ارتوگناتيک بر بهبود يا بدتر شدن علائم TMJ تا حد زيادي غير قابل پيش بيني است. تحليل مجدد کنديل، علت نادر عود طولاني مدت است که ممکن است به دنبال يک عمل مجزاي فک بالا و فک پايين يا جراحي دو فک باشد.
علت تحليل پيشرونده کنديل ناشناخته است، اما بيشتر در بيماران زن جوان با الگوي اسکلتي کلاس IIاز قبل وجود دارد.
-
شکستگي نامطلوب در محل استئوتومي ساژيتال اسپليت
به طور کلي، ميزان شکستگي نامطلوب راموس يا کنديل قطعه پروگزيمال در حين تقسيم ساژيتال فک پايين نادر است و معمولاً کمتر از 2 درصدگزارش مي شود.
بيماران بايد قبل از عمل در مورد احتمال بروزاين عارضه و نياز احتمالي به عمل دوم مشاوره لازم را دريافت کنند.
نتيجه گيري
جراحي زيبايي فک بستگي به مشارکت نزديک جراح و ارتودنتيست در تمامي طول مراحل دارد؛ از برنامه هاي پيش از جراحي گرفته تا برنامه هاي نهايي کردن آکلوژن. برنامه کامپيوتر مجازي تجزيه تحليل درست تري را از بدشکلي فکي-دنداني و برنامه هاي پيش از جراحي به دست ميدهد؛ همچنين کمک غيرقابل تخميني را در آموزش همه جانبه به بيمار فراهم مي آورد.